Анализ роли стационарозамещающих технологий при оказании медицинской помощи населению
Концепцией развития здравоохранения и медицинской науки в Российской Федерации, одним из основных направлений повышения эффективности использования коечного фонда определено внедрение малозатратных технологий и развитие стационарозамещающих форм организации и оказания медицинской помощи населению, перераспределение части ее объемов из стационарного сектора в амбулаторный.
Программой государственных гарантий предусматривается уменьшение почти на 20% объема стационарной помощи за счет развития стационарозамещающих форм, а также планируется рост доли расходов государства на амбулаторно-поликлиническую помощь.
Анализ реализации Программы государственных гарантий показал, что диспропорции объемов медицинской помощи на разных этапах ее оказания сохраняются, а развитие стационарозамещающих форм организации медицинской помощи осуществляется очень медленно.
Система здравоохранения продолжает развиваться по экстенсивному пути.
При разработке территориальных программ государственных гарантий по обеспечению населения бесплатной медицинской помощью во многих субъектах Российской Федерации не планируется проведение эффективных мер по установлению оптимальных пропорций между объемами оказываемой медицинской помощи на догоспитальном и госпитальном этапе, установлению баланса между уровнями потребления населением ресурсов здравоохранения и имеющимися ограниченными экономическими возможностями.
Целью данной работы явилось изучение роли стационарозамещающих технологий при оказании медицинской помощи населению.
Для достижения поставленной цели, определены следующие задачи;
· изучить развитие стационарозамещающих технологий;
· раскрыть организацию работы дневных стационаров;
· провести анализ эффективности работы дневных стационаров.
Предпосылки развития стационарозамещающих технологий
Одним из путей повышения экономической эффективности системы здравоохранения и более экономичного использования больничных ресурсов является развитие стационарозамещающих форм медицинской помощи. Однако слабая управленческая и финансовая интеграция медицинских учреждений, отсутствие стратегического анализа и координации в деятельности амбулаторно-поликлинических и больничных учреждений, слабость системы анализа эффективности использования ресурсов, экономических стимулов создают неблагоприятную почву для развития ресурсосберегающих технологий.
В настоящее время не существует принципиального дефицита медицинских технологий, но проблема их выбора в соответствии с желаемыми медицинскими, социальными и экономическими эффектами постоянно нарастает. Конкурсный выбор требует разработки адекватных оценок эффективности медицинских технологий в здравоохранении с целью принятия наиболее приемлемых управленческих решений.
Первичная медико-санитарная помощь (ПМСП), будучи наиболее доступной, экономически и социально ориентированной, является центральным звеном здравоохранения. В РФ до 80% ресурсов здравоохранения, используется для финансирования дорогостоящей стационарной медицинской помощи, против 30-50% в экономически развитых странах. Потери от неэффективного использования средств достигают 20% от общей суммы государственного финансирования отрасли. Около 30% больных госпитализируются необоснованно и могут получать медицинскую помощь с использованием стационарозамещающих технологий на догоспитальном этапе, на уровне амбулаторно-поликлинического звена.
В связи с высокой значимостью проблемы, одним из приоритетных направлений Национального проекта в сфере здравоохранения, реализация которого началась в 2006 г., было объявлено развитие ПМСП. Среди задач по совершенствованию организации ПМСП, является увеличение интенсивности работы амбулаторно-поликлинических учреждений, перемещение части объемов медицинской помощи из больницы в поликлинику, повышение ее доступности и качества. Использование стационарозамещающих технологий в поликлинике предоставляет возможности для решения поставленных задач; является обоснованным и целесообразным в современных социально-экономических условиях. Стационарозамещающие технологии обеспечивают эффективное использование коечного фонда, сокращение уровня необоснованной госпитализации, а также являются резервом экономии ресурсов. При организации в первичном звене здравоохранения, стационарозамещающие технологии позволяют амбулаторно-поликлиническим учреждениям повысить эффективность работы и качество оказываемой медицинской помощи.
Организация работы дневного стационара
К стационарозамещающим технологиям относят:
· Дневные стационары при амбулаторно-поликлинических учреждениях;
· Стационары дневного пребывания в больнице;
· Стационары на дому.
В Российской Федерации деятельность стационарозамещающих форм организации медицинской помощи регламентирована приказом Министерства здравоохранения Российской Федерации № 438 от 9 декабря 1999 г. "Об организации деятельности дневных стационаров в лечебно-профилактических учреждениях".
Приказом определено, что дневной стационар является структурным подразделением амбулаторно-поликлинических, больничных учреждений, клиник медицинских научно-исследовательских институтов и образовательных учреждений.
Цель работы дневного стационара (ДС) - проведение диагностических, лечебных, реабилитационных, профилактических мероприятий больным, не требующим круглосуточного медицинского наблюдения, с применением современных технологий лечения и обследования в соответствии со стандартами и протоколами ведения больных.
В функции ДС входят:
· проведение комплексного курсового лечения, включающего, как правило, курс интенсивной терапии (внутривенные инъекции и капельные инфузии лекарственных препаратов), а также лечебно-диагностических манипуляций;
· проведение сложных и комплексных диагностических исследований и лечебных процедур, связанных с необходимостью специальной подготовки больных и краткосрочного медицинского наблюдения после проведения указанных лечебных и диагностических мероприятий;
· послеоперационное медицинское наблюдение за больными, оперированными в условиях стационара или амбулаторно-поликлинического учреждения по поводу несложных хирургических вмешательств;
· подбор адекватной терапии больным с впервые установленным диагнозом заболевания или с хроническими заболеваниями при изменении степени тяжести болезни;
· профилактические обследования и оздоровления лиц из групп риска повышенной заболеваемости, в том числе профессиональной, а также длительно и часто болеющих;
· проведение реабилитационного и оздоровительного комплексного курсового лечения больных, инвалидов, беременных женщин;
· проведение экспертизы состояния здоровья, степени утраты трудоспособности и решения вопроса о направлении на медико-социальную экспертизу;
· долечивание больных, выписанных из стационара в более ранние сроки, для завершения лечения.
Режим работы ДС определяется руководителем медицинского учреждения, на базе которого расположен ДС, и зависит от профиля ДС и характера патологии. Как правило, ДС должен работать в 2-3 смены. В исключительных случаях, когда этого требует характер заболевания, возможно лечение больных в одну смену.
Для осуществления функций дневного стационара могут быть использованы диагностические, лечебные, реабилитационные и другие подразделения лечебно-профилактического учреждения, в структуре которого он работает.
Медицинская и лекарственная помощь населению в условиях дневного стационара оказывается в рамках территориальной программы государственных гарантий обеспечения граждан Российской Федерации бесплатной медицинской помощью, а также на условиях добровольного медицинского страхования или платных медицинских услуг в соответствии с действующим законодательством Российской Федерации.
Питание больных в дневном стационаре решается индивидуально в зависимости от режима его работы и профиля.
Коечная мощность и профиль дневного стационара определяются руководителем лечебно-профилактического учреждения, в составе которого он создан, по согласованию с соответствующим органом управления здравоохранением, с учетом имеющейся инфраструктуры здравоохранения, а также заболеваемости населения.
ДС может быть многопрофильный при этом лечебный процесс должен осуществляться специалистами соответствующего профиля.
В дневных стационарах ведение больных осуществляется лечащим врачом (участковым терапевтом, педиатром, акушером - гинекологом, врачом общей практики и другими врачами - специалистами). При необходимости привлекаются соответствующие врачи - консультанты. Штатная численность и нормы нагрузки медицинского персонала лечебно - профилактических учреждений устанавливаются с учетом наличия в данном учреждении дневного стационара.
В дневных стационарах вводится должность старшей медицинской сестры, должности медицинских сестер палатных из расчета 1 должность на 15 мест.
Должности санитарок палатных или младших медицинских сестер по уходу за больными устанавливаются соответственно должностям медицинских сестер.
Финансирование дневного стационара осуществляется за счет средств бюджета соответствующего уровня, выделяемых лечебно-профилактическому учреждению, а также из средств обязательного медицинского страхования и иных источников в соответствии с действующим законодательством Российской Федерации. В ДС могут оказываться медицинские и оздоровительные услуги за счет средств добровольного медицинского страхования и средств граждан.
стационар дневной амбулаторный медицинский экономический
Анализ эффективности стационарозамещающих технологий. Критерии
При анализе эффективности работы ДС выделяют медицинский, социальный и экономический эффекты. Как известно, понятие эффективность определяется как соотношение полученного полезного результата с затратами, обеспечивающими его достижение. Эффект – это конкретный результат, выраженный качественными или количественными показателями либо измерениями в денежных единицах.
Медицинский эффект деятельности дневного стационара определяется:
· достижение конечного результата, согласно протоколу обследования и лечения больных в амбулаторно-поликлинических (стационарных) условиях: выздоровление, улучшение, стабилизация показателей, уменьшение явлений декомпенсации, снижение числа жалоб и т. д. Основной задачей проводимых исследований является получение достоверного доказательства достижения намеченного эффекта;
· сокращение сроков пребывания пациентов на лечении;
· отсутствие или снижение больничной летальности по отдельным заболеваниям;
· уменьшение количества послеоперационных осложнений.
Эффективность лечения можно оценить путем сравнения средних сроков лечения в дневном стационаре и в обычных отделениях круглосуточных стационаров.
Частота послеоперационных осложнений в многопрофильном дневном стационаре в несколько раз ниже, чем при таких же операциях, проводимых в условиях обычного стационара. Выздоровление после операции у больных, госпитализированных в дневной стационар, наступает на 4-5 дней раньше, чем у больных, леченных обычно.
При оценке эффективности работы стационарозамещающих технологий А.В.Плиш приводит следующие данные: предполагаемый результат, достигнут полностью в 95,86% случаев, частично – в 3,57%, не достигнут – в 0,57% случаев. Полученные данные подтверждают высокую медицинскую эффективность реализации стационарозамещающих технологий.
Социальный эффект подразумевает под собой:
· обеспечение возможности получения квалифицированной помощи по месту жительства без госпитализации и улучшение в связи с этим качества жизни пациентов;
· повышение доступности медицинской помощи и соответственно удовлетворенности пациентов;
· снижение социальной напряженности за счет создания дополнительных мест лечения (рациональное использование коечного фонда — двух-, трехсменная работа дневного стационара);
· обеспечение прав пациента на своевременную бесплатную помощь;
· выполнение программы медико-социальной реабилитации инвалидов и др;
· Снижение продолжительности трудопотери у пациентов и более быстрое возвращение к их прежней трудовой деятельности.
По данным исследований А.В.Плиша социальный эффект должен анализировался на основе "Оценки качества оказания медицинских услуг в
условиях дневного стационара" в плане доступности медицинской помощи и удовлетворенности пациентов качеством медицинской помощи, повышения трудоспособности. Кроме того, в исследование были включены определенные показатели, характеризующие качество жизни пациентов. Установлено, что 81,28% пациентов предпочитают лечиться в условиях ДС и только 7,71% – в стационаре с круглосуточным пребыванием; 87,29% пациентов считают, что ДС увеличивают доступность медицинской помощи; 98,43% – в той или иной степени удовлетворены результатом лечения и только 1,57% пациентов не удовлетворены; 66,00% больных указали на улучшение трудоспособности после лечения в ДС. Работа ДС в целом оценена на "отлично" в 29,14% случаев, "хорошо"– в 59,71%, "удовлетворительно" – в 10,86%, "неудовлетворительно" – в 0,29% случаев. Приведенные данные доказывают высокую социальную эффективность реализованных стационарозамещающих технологий.
Экономический эффект является интегральной величиной. Он образуется из сокращения затрат на лечение и реабилитацию, прироста внутреннего валового продукта , сокращения выплат по временной и стойкой нетрудоспособности и т.п. Экономический эффект — снижение стоимости лечения в ДС (стоимости одного койко-дня в ДС) при достижении заданного медицинского эффекта. Экономический эффект деятельности дневного стационара поликлиники обусловлен не только низкой стоимостью лечения, но и сокращением сроков лечения больных по сравнению с длительностью пребывания пациентов в обычных стационарных отделениях.
Следует отметить, что экономический эффект от организации стационарозамещающих форм может быть достигнут при соблюдении следующих условий:
· выполнения соответствующих стандартов лечения больных;
· достаточного лекарственного обеспечения согласно разработанным лекарственным формулярам;
· применение методов экономического стимулирования лечебных учреждений за активное развитие ресурсосберегающих технологий;
· создание механизмов дифференцированной оплаты труда медицинских работников, использование методов их материального поощрения.
Эти меры позволят повысить производительность труда медицинского персонала и стимулируют развитие стационарозамещающих технологий.
В качестве характеристики экономического эффекта можно привести материалы исследования, проведенного на базе лечебных учреждений Ставропольского края, которое показало на основании результатов сравнительного расчета стоимости определенного контингента больных хирургического профиля в стационарах круглосуточного пребывания и в дневных стационарах, что стоимость лечения больных в последних составляет 25—40 % от общих затрат, произведенных в больничных условиях.
Что касается последнего, то все справедливо с позиций макроэкономики. Да, если рассматривать систему здравоохранения в целом, то для всех основных ее элементов: населения, сети ЛПУ и органов управления - это выгодно. Но вот если взять отдельное учреждение, то есть тот уровень, где и должны внедряться соответствующие технологии, то ситуация несколько меняется, поскольку в силу вступают уже законы микроэкономики. И если для пациента вышеназванные ресурсосберегающие технологии представляют определенный интерес, то для руководства учреждения и медицинского персонала такая мотивация отсутствует. И это связано, прежде всего, с существующими механизмами финансирования ЛПУ. Любой производитель какого-либо товара или услуг заинтересован, естественно, в увеличении получаемого дохода, если при этом он получает определенную прибыль. Это может достигаться принципиально двумя основными путями: или увеличением объема производства, или снижением себестоимости производимой продукции. Во многом это определяется применяемым способом оплаты. Когда в основе лежит гонорарный принцип, то есть по существу сдельная оплата, естественно, предпочтительнее выглядит увеличение объема производства, но... при условии сохранения цены на производимый товар или услуги, включающей прибавочную стоимость или ту самую прибыль. Как известно, в условиях введения системы ОМС мы провозгласили прежде всего гонорарный способ оплаты медицинских услуг по принципу "деньги следуют за пациентом". Объем дохода ЛПУ, работающего в системе ОМС, определяется в принципе по формуле: количество услуг, умноженное на их тариф. На тариф, устанавливаемый на территории, учреждение, как известно, повлиять практически не может. А значит, остается только одно - наращивать объемы, то есть, по существу, стимулируется затратный тип функционирования системы здравоохранения. И это в условиях общей ограниченности выделяемых ресурсов. Причем если говорить о стационарозамещающих технологиях, то их внедрение в этих условиях было бы выгодно для учреждений лишь при условии соответствующей цены. В противном случае это приводит к уменьшению доходов. Не поэтому ли мы потеряли и пресловутое основное направление отечественного здравоохранения - профилактическое? Кстати, если вспомнить идею профилактики - болезнь легче и дешевле предупредить, чем лечить, - то и тут речь идет о ресурсосбережении. Но профилактика тоже не выгодна учреждению.
Несколько иная ситуация складывается при фиксированных объемах финансовых средств (сметном финансировании, госзаказе и т. д.), когда может стимулироваться другой механизм - снижение себестоимости продукции, а значит и внедрение более дешевых, ресурсосберегающих технологий. Наверное, не случайно все больше внимания уделяется возможности перехода на подушевое финансирование, которое, по идее, должно способствовать более рациональному использованию выделяемых средств. Правда, для этого очень важным является корректное определение подушевого норматива, который должен рассчитываться не по принципу деления имеющихся средств на численность населения, а как расчет требуемого их объема для оказания необходимого объема медицинской помощи соответствующего уровня, обусловленного состоянием здоровья населения и его потребностью в медицинской помощи.
Таким образом, одними из наиболее эффективных путей ресурсосбережения в настоящее время, на мой взгляд, должны стать изменения в механизме финансирования лечебно-профилактических учреждений и соответствующая ценовая политика, ибо только обеспечение соблюдения двух основных диалектически взаимосвязанных функций финансовых средств - воспроизводственной и стимулирующей - будет способствовать максимально эффективному использованию имеющихся ресурсов.
В тоже время если говорить о том, что у медали две стороны, то экономический эффект можно увидеть и в другом. Так, развитие экономически более выгодных стационарозамещающих технологий повышает доступность коек круглосуточного стационара для пациентов, требующих круглосуточного наблюдения врача. Таким образом, мы исключаем необходимость использования подставных коек, приводя в норму показатели среднегодовой занятости койки.
Расчеты экономической эффективности основываются при этом на сравнении стоимости койко-дня в обычном круглосуточном стационаре и дневном стационаре и последующем расчете финансовых средств на пролеченных в дневном стационаре и на этих же больных, если бы им была оказана помощь в обычном круглосуточном стационаре. В результате приводятся впечатляющие цифры, как в абсолютном денежном эквиваленте, так и в разнице в стоимости лечения, например в 2 и более раз. Такие сопоставления целесообразно проводить, на наш взгляд, лишь при соблюдении главного условия: строгого отбора пациентов по следующим параметрам:
· диагноз, тяжесть течения основного заболевания;
· наличие осложнений основного заболевания;
· число и вид сопутствующей патологии;
· возрастно-половой состав пациентов;
· технологии лечебно-диагностического процесса;
· число и вид лабораторных и инструментальных исследований;
· объем, стоимость медикаментозного лечения, частота их проведения в течение суток;
· использование вспомогательных методов лечения: физиотерапия, массаж, рефлексотерапия, ЛФК и др.;
· средняя длительность лечения;
· объем консультативной помощи;
· исходы лечения, частота последующих обострений хронических заболеваний и т.д.
Лишь только при подборе уравновешенных по указанным признакам групп больных можно проводить адекватные сравнения стоимостных показателей.
Стоимостные оценки в здравоохранении осуществляются на основании затратного подхода к ценообразованию, что обусловлено особенностями медицинских услуг и высокой степенью государственного регулирования цен в здравоохранении.
Себестоимость продукции, работ, услуг, в том числе и медицинских, определяется по следующим основным группам расходов:
· I группа - затраты, непосредственно связанные с производством продукции (работ, услуг);
· II группа - затраты, связанные с использованием природного сырья, на подготовку и освоение производства, совершенствование технологии, обслуживание, управление производством и т.д.
В первую группу затрат включаются:
· материальные затраты;
· затраты на оплату труда;
· отчисления на социальные нужды;
· амортизация основных фондов;
· прочие затраты.
При расчетах стоимости в рамках затратного механизма ценообразования могут быть использованы принципиально разные методические подходы, основанные либо на фактических, либо на нормативных затратах труда, лекарственного обеспечения, по виду и числу обследований и т.д.
При сравнениях стоимостных показателей, как правило, не указываются методические подходы, которые применялись при расчетах, однако складывается впечатление, что использовались методики, основанные на фактических затратах. Дело в том, что, как правило, приводятся сложившиеся стоимостные оценки.
Официально утвержденные документы по ценообразованию в здравоохранении рекомендуют различные методические подходы: в одном документе по ряду позиций предлагается нормативный метод, в другом - метод использования фактических затрат.
Использование фактических затрат учреждения не стимулирует применение новых технологий, новых организационных форм в оказании медицинской помощи, а лишь закрепляет сложившееся положение дел, в частности, недофинансирование ЛПУ, неполную обеспеченность штатами, медикаментами и т.д.
Нормативы по труду для больничных учреждений утверждены около 25 лет тому назад. Отсутствие своевременного пересмотра этих документов на фоне изменившейся технологии лечебно-диагностического процесса, состава больных по заболеваниям и тяжести течения весьма затрудняет использование нормативного метода ценообразования.
Штатные нормативы больничных учреждений с круглосуточным пребыванием больных устанавливают нормативную численность должностей по профилю отделений, которая складывается как средний показатель трудоемкости обслуживания больных с разными заболеваниями, госпитализированных в отделения того или иного профиля. В связи с этим необоснованным является применение этого единого норматива по профилю отделения по отношению ко всем больным с отдельными, конкретными заболеваниями.
Нормативы численности медицинского персонала дневных стационаров определены столь нечетко ("ведение больных осуществляется лечащим врачом", "штатная численность и нормы нагрузки медицинского персонала... устанавливаются с учетом наличия... дневного стационара",... "в штаты... в связи с увеличением объема диагностических, лечебных, реабилитационных и других подразделений могут быть дополнительно введены должности врачей и среднего медицинского персонала"...), без указаний на величину нормативного показателя, что их использование вызывает еще большие трудности при применении в практике здравоохранения и, следовательно, в ценообразовании.
Как правило, в больничных учреждениях работают врачи, имеющие более высокую квалификационную категорию, в ряде случаев и более высокий стаж работы. Кроме того, у работающих в круглосуточном стационаре более высокий уровень дополнительной заработной платы. Эти обстоятельства необходимо учитывать при формировании стоимостных оценок лечения в круглосуточном и дневном стационарах и при сравнении этих данных.
Медикаментозное обеспечение больных с той или иной патологией определяется, как правило, стандартами (протоколами) ведения больных, достаточно широко в последние годы разрабатываемыми на федеральном уровне. Однако эти разработки предусматривают лекарства на весь курс лечения, без выделения того или иного этапа лечения.
Лабораторные и инструментальные исследования, их число и вид также определяются стандартами (протоколами) лечения без дифференциации на амбулаторно-поликлинический или больничный этапы.
Следует отметить, что стандарты (протоколы) лечения разработаны лишь по отношению к основному заболеванию. Специальные научные исследования достаточно четко устанавливают статистически достоверные связи ряда заболеваний и патологических состояний. Впервые проведенная медико-экономическая оценка сопутствующей патологии показала, что, например, на 1 руб. затрат по лабораторному и инструментальному обследованию больных в гастроэнтерологическом отделении, проведенных в связи с основным заболеванием, приходится 60 коп. затрат, связанных с обследованием по поводу сопутствующей патологии.
Расчет расходов на питание осуществляется, как правило, по фактическим затратам, т.е. на трех- четырехразовое питание при круглосуточном пребывании больного в стационаре. В дневном стационаре затраты на питание зависят прежде всего от времени его работы; как правило, больные дневного стационара обеспечиваются обедом, если их пребывание рассчитано до 14-15 часов, а завтрак и ужин они проводят дома. Таким образом, расходы на питание в круглосуточном стационаре в среднем в 2 раза больше, чем в дневном.
Таким образом, приведенный анализ нормативной обеспеченности деятельности стационаров с круглосуточным пребыванием больных и дневных стационаров показывает, что по большинству нормативов при расчетах показателей применение нормативного подхода к ценообразованию имеет определенные ограничения.
Так, при таких расчетах приходится делать допущения о том, что нормативная обеспеченность персоналом по профилю отделения, так же как и медикаментозное обеспечение, соответствует таковым по отдельным заболеваниям. Нивелирование влияния таких несопоставимых данных на расчеты общего размера стоимости лечения возможно при предположении, что затраты рабочего времени врача, медикаментозное обеспечение, используемое оборудование, виды и число обследований одинаковы при ведении однородных групп больных как в круглосуточном, так и в дневных стационарах. В этом случае разница в стоимостных показателях лечения будет складываться лишь из оплаты труда персонала, предназначенного для круглосуточного обслуживания больных, и различий в затратах на питание, а также удельного веса этих составляющих в стоимостных данных.
Видимый экономический эффект на первый взгляд прослеживается и из программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи. Так, нормативы финансовых затрат на единицу объема медицинской помощи, оказываемой в соответствии с Программой, рассчитаны исходя из расходов на ее оказание и в среднем составляют:
· на 1 койко-день в больничных учреждениях и других медицинских организациях или их соответствующих структурных подразделениях - 1380,6 рубля;
· на 1 пациенто-день лечения в условиях дневных стационаров - 478 рублей.
Не вооруженным взглядом уже видно, что развивая стационарозамещающие технологии, можно значительно сократить статьи расходов на оказание медицинской помощи. При этом медицинский эффект останется на том же уровне.
На современном этапе развития отечественного здравоохранения, уже давно принято говорить о том, что отрасль является производящей. Здесь имеется в виду то, что на современный рынок предлагаются, прежде всего, медицинские услуги. То есть можно сказать, что в отрасли действуют и законы рынка – предложение и спрос. Но вопреки всем устоявшимся в рыночных отношениях правилам и законам, во главу угла ставится медицинский эффект, удовлетворение потребностей в медицинской помощи.
В хохотуйской участковой больнице, дневной стационар запущен в 2008 году, при стационаре круглосуточного наблюдения больных. В дневном стационаре функционирует 5 коек терапевтического профиля. Стационар работает в две смены. Численность прикрепленного населения составляет 1652 человека. Возрастно-половая структура прикрепленного населения, выглядит следующим образом:
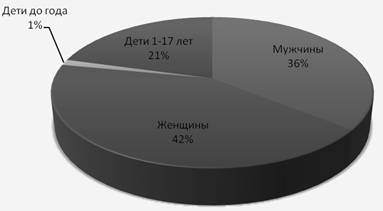
Структура взрослого населения по возрасту выглядит следующим образом:
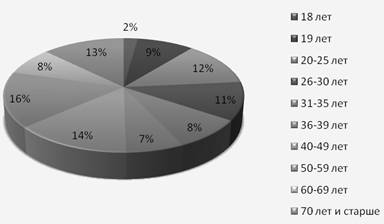
В 2008 году в дневном стационаре медицинская помощь была оказана 21 человеку, в 2009 году 80 человекам. Число пациенто-дней составило 253 и 736 соответственно. Таким образом, в 2009 году медицинская помощь в дневном стационаре была выполнена в объеме 0,445 пациенто-дня, при нормативе 0,577 пациенто-дня. Половозрастная структура пациентов дневного стационара выглядит следующим образом:
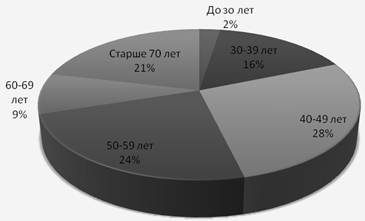
На приведенной диаграмме видно, что 54% пациентов имеют возраст старше 50 лет.
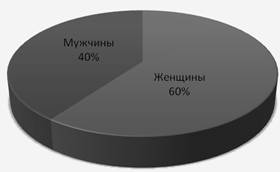
Доля мужчин и женщин, пролеченных в дневном стационаре, составляет 40% и 60% соответственно.
Структура заболеваний среди пациентов дневного стационара выглядит следующим образом:
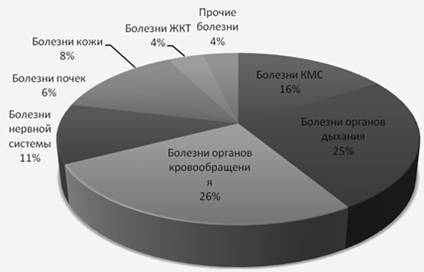
Средние сроки лечения в дневном стационаре в 2009 году составили 9,2 дня. Стоимость койки составляет 439 рублей, при этом расходы на медикаменты 82 рубля. Норматив стоимости по программе госгарантий 478 рублей.
Выводы
1. Оценка эффективности медицинских технологий направлена на рациональное использование ресурсов здравоохранения. Она является обязательным элементом управления ресурсосберегающими технологиями, так как обеспечивает повышение качества медицинской помощи, гарантирует успешное развитие системы здравоохранения при высокой эффективности медицинской помощи за счет применения медицинских технологий, соответствующих критериям доказательной медицины и международным стандартам;
2. Повышение эффективности системы здравоохранения, достижение соответствия между объемом и качеством медицинских услуг осуществляется на основе интенсификации, использования научно-технических достижений и внедрения инновационных технологий;
3. При правильной организации работы стационарозамещающих технологий, достигается полноценный медицинский и социальный эффект;
4. Качество медицинской помощи, не зависит от уровня, на котором она была оказана;
5. Стоимость оказания медицинской услуги в дневном стационаре составляет 30% от стоимости аналогичной услуги в стационаре круглосуточного пребывания;
6. Оказание медицинской помощи в дневных стационарах осуществляется на уровне первичного звена, что способствует развитию первичной медико-санитарной помощи и концепции развития здравоохранения соответственно;
Заключение
Информационный обзор представленного направления развития здравоохранения, позволяет делать весьма положительные выводы. Бесконечные разговоры о модернизации здравоохранения, совершенствовании финансирования отрасли, применении новых медицинских технологий в практике, позволили сдвинуть с места устоявшуюся годами систему. Активно проводятся необходимые исследования в области совершенствования здравоохранения. Запускаются пилотные проекты, где отслеживается эффективность той или иной программы. Проводится мониторинг работы учреждений здравоохранения, анализируется финансовая среда здравоохранения. Но, к сожалению, не уделяется должного внимания проблемам, возникающим на уровне первичного звена, в отдаленных от центра районах. На уровне участковых больниц, где местный бюджет не может покрыть текущие расходы, а средств ОМС на все просто недостаточно, одним из способов поддержания полноценного финансирования больницы, является работа круглосуточного стационара. Главным врачам просто не выгодно сокращать мощности учреждения, так как это повлечет за собой увеличение объема работы и снижение заработной платы медицинских работников.
Я считаю, что стационарозамещающие технологии это перспектива развития отечественного здравоохранения, но в то же время они должны быть адаптированы для каждого уровня организации ЛПУ. При этом на уровне микроэкономики должны быть сформированы гарантии финансовой поддержки отдаленных от центра медицинских учреждений (больниц).
Список использованной литературы
1. Об организации деятельности дневных стационаров в лечебно-профилактических учреждениях: приказ М-ва здравоохранения Рос. Федерации от 9 дек. 1999 г. № 438 // Организация работы дневного стационара: сб. док. / сост. В.В. Степанов. – М., 2001. – С. 3-10.
2. Волнухин А.В. Стационарозамещающие технологии в работе врача общей практики (семейного врача): организационно-экономические аспекты: автореф. дис. … канд. мед. наук: 14.02.03 / А.В. Волнухин. – М., 2010. – 30 с.
3. Мовчан К.А. Методики расчетов эффективности медицинских технологий в здравоохранении: инструкция по применению / К.А. Мовчан, В.С. Глушанко, А.В. Плиш. – Минск, 2003.
4. Молдалиев И.С. Научные основы совершенствования организации общей хирургической практики: автореф. дис. … д-ра мед. наук: 14.00.33 / И.С. Молдалиев. – Алматы, 2007. – 51 с.
5. Организация стационарозамещающих форм медицинской помощи населению: метод. рекомендации М-ва здравоохранения Рос. Федерациии от 4 нояб. 2002 г. № 2002/106.
6. Плиш А.В. Медико-организационные резервы совершенствования стационарозамещающих технологий / А.В. Плиш. – Витебск, 2006.
7. Плиш А.В. Новая информационная модель исследования и анализа эффективности стационарозамещающих технологий на примере дневных стационаров / А.В. Плиш, В.С. Глушанко // Вестник Витебского государственного медицинского университета. – Витебск, 2004. – № 3. – С. 96–102.
8. Поликлиника и стационар: от противостояния к сотрудничеству // Медицинская газета. – 2000. – № 31. – С. 4.
9. Садыков М.М. Оптимизация амбулаторно-поликлинической помощи детям мегаполиса (комплексное клинико-социальное и медико-организационное исследование по материалам г. Казани): автореф. дис. … д-ра мед. наук: 14.00.33, 14.00.09 / М.М. Садыков. – М., 2008. – 46 с.
10. Стародубов В.И. Первичная медицинская помощь: состояние и перспективы развития: монография / В.И. Стародубов, А.А. Калининская, С.И. Шляфер. – М.: Медицина, 2007. – 264 с.
11. Темарханова Л.И. Реализация стационарозамещающих технологий в городской поликлинике // Вестник межрегиональной ассоциации "Здравоохранение Сибири". – 2000. – № 4.
12. Шипова В.М. Медико-экономическая оценка стационарозамещающих технологий / В.М. Шипова, В.Я. Горбунков // Главный врач. – 2003. – № 3.
13. Шляфер С.И. Показатели деятельности стационарозамещающих форм организации медицинских помощи в Российской Федерации и результаты приема годовых статистических отчетов за 2008 год / С.И. Шляфер. – М., 2009. – 8 с.
14. Щепин О.П. Эффективность ис